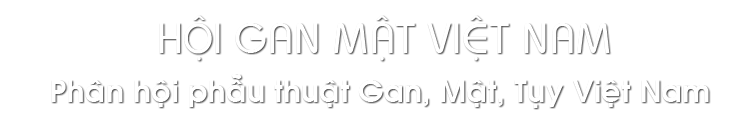CÂU HỎI: Xin Bác sỹ cho biết hiện nay có những liệu pháp điều trị mới trong ung thư biểu mô tế bào gan?
TRẢ LỜI: Ung thư gan là căn bệnh ung thư thường gặp và nguyên nhân hàng đầu gây tử vong liên quan đến ung thư tại Việt Nam. Một số nghiên cứu ghi nhận số liệu UTBMTBG tại niềm Trung và miền Nam Việt Nam là 24091 trường hợp trong thời gian 2010-2016, trong đó có 62,3% có nhiễm virus viêm gan B mạn và 26% có nhiễm viêm gan C mạn.
Hình ảnh ảnh dựa trên siêu âm 2D, siêu âm Doppler mạch máu gan, Siêu âm có chất tương phải (contrast-enhanced ultrasound-CEUS), chụp cắt lớp vi tính và cộng hưởng từ, PET/CT giúp đánh giá chẩn đoán, đánh giá hình dạng, vị trí, số lượng u gan, tính trạng bệnh lí gan nền, tình tràng dịch ổ bụng hay các tổn thương khác đi kèm trong ổ bụng. Các dấu ấn sinh học AFP, AFP-L3 và PIVKA II trong máu có thể phối hợp với hình ảnh học để tầm soát UTBMTBG.
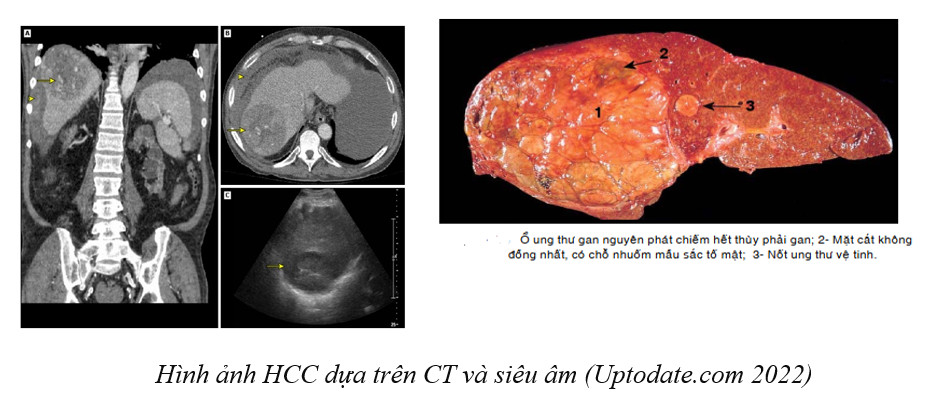
Hiện nay có nhiều phương pháp điều trị UTBMTBG, phụ thuộc vào giai đoạn bệnh (kích thước khối u, sự lan tràn qua các cơ quan khác), chức năng của gan, tình trạng sức khỏe, dinh dưỡng của người bệnh. Theo hướng dẫn điều trị của Nhóm Ung thư gan Barcelona năm 2018, UTBMTBG được chia thành 05 giai đoạn để chọn lựa phương pháp điều trị và tiên lượng.
- Giai đoạn rất sớm (giai đoạn 0) có một khối u với kích thước < 2 cm, không có tăng áp lực tĩnh mạch cửa; chức năng gan tốt và không hạn chế PS 0. Những người bệnh giai đoạn rất sớm là ứng cử viên tiền năng để bác sĩ lựa chọn ghép gan.
- Giai đoạn sớm (giai đoạn A) ghi nhận có một hoặc 2-3 khối u có kích thước không quá 3 cm. Chức năng gan tốt, thể trạng sức khỏe hoạt động bình thường, PS 0. Tùy vào có tăng áp lực tĩnh mạch cửa sẽ chọn lựa phẫu thuật cắt gan, ghép gan hay hủy u.
- Kết quả điều trị hiệu quả ảnh hưởng đến sống còn của người bệnh UTBMTBG giai đoạn rất sớm và sớm lên tới hơn 5 năm.
- Giai đoạn trung gian (B): nhiều khối u, không còn chỉ định phẫu thuật, chức năng gan tốt, PS 0 thì phương pháp TACE khối u với tiên lượng sống còn khoảng 2-5 năm.
- Giai đoạn tiến triển (C): khối u xâm lấn tĩnh mạch của, di căn ngoài gan, chức năng gan còn được bảo tồn, PS 1-2. Giai đoạn C điều trị toàn thân với các thuốc nhắm trúng đích, miễn dịch hay hóa trị liệu có thể kéo dài sống còn, tăng chất lượng sống từ 1 năm trở lên tùy đáp ứng thuốc, chức năng gan....
- Giai đoạn cuối (D): khối u xâm lấn tĩnh mạch cửa, di căn ngoài gan, chứcnăng gan giai đoạn cuối, PS 3-4. Điều trị giảm nhẹ với sống còn khoảng 3 tháng.
Bác sĩ sẽ chọn lựa phương pháp điều trị cho ung thư biểu mô tế bào gan dựa vào giai đoạn bệnh, tính chất của u như kích thước của u, vị trí và số lượng khối u kết hợp với những đặc điểm của từng người bệnh bao gồm tuổi tác, thể trạng, chức năng gan còn bù, bệnh lý nội - ngoại khoa kèm theo...
Nếu bệnh UTBMTBG phát hiện càng sớm thì kết quả điều trị và tiên lượng thời gian sống càng càng tốt. Tiên lượng thời gian sống theo phân loại Nhóm Ung thư gan Barcelona ở giai đoạn rất sớm chiếm tới 70% - 90% người bệnh sống còn trên 5 năm. Ở giai đoạn sớm, tỷ lệ này còn từ 50%-70% và tỷ lệ này giảm dần ở các giai đoạn bệnh trễ hơn.
Phương pháp điều trị triệt căn
- Phẫu thuật cắt gan: Phẫu thuật cắt bỏ phần gan mang khối u là phương pháp điều trị triệt để và an toàn ngay cả đối với các người bệnh có xơ gan. Cần cân nhắc liệu khối u này có cắt được, thể tích gan còn lại có phù hợp với người bệnh, đánh giá chức năng gan hiện tại. Phẫu thuật cắt gan được tiến hành cho những người bệnh có một khối u đơn độc, chức năng gan còn tốt và không có tăng áp lực tĩnh mạch cửa.
- Ghép gan: Đây là phương pháp điều trị triệt để bệnh bằng cách thay thế gan bệnh bằng gan khỏe mạnh để và giải quyết được bệnh lý gan nền. Gan ghép có được từ những người hiến tạng, người thân trong gia đình. Chủ yếu dành cho những trường hợp khối u không quá 5cm, hoặc không quá 3 u và mỗi u không quá 3cm, những khối u chưa xâm lấn mạch máu và chưa di căn xa.
- Phương pháp hủy u qua da còn gọi là đốt u được thực hiện bằng sóng cao tần (RFA),ơvi sóng: Phương pháp này dành cho những người bệnh phát hiện bệnh sớm khi số lượng khối u không quá 3, kích thước không quá 3cm hoặc một khối u kích thước không quá 5cm. Thực hiện dưới hướng dẫn siêu âm hoặc CT, đầu kim được đưa qua da tiếp cận tới khối u, đầu kim phát ra vùng nhiệt để bao phủ và tiêu diệt khối u.
Tại Việt Nam, phẫu thuật cắt gan, ghép gan, RFA... được thực hiện tại các bệnh viện, trung tâm lớn được các bác sĩ đầu ngành có nhiều kinh nghiệm với các nhiều trang thiết bị hiện đại giúp tỉ lệ thành công điều trị càng được hiệu quả.
2. Sử dụng hóa chất để cắt nguồn máu nuôi. Đặc điểm của khối u gan là cần máu tới nuôi dưỡng vì vậy khi người bệnh không còn phẫu thuật được có thể sử dụng phương pháp bơm hóa chất vào động mạch nuôi khối u, có các phương pháp như:
- Nút mạch hóa chất thường quy (TACE):
Phương pháp chấm dứt nguồn cấp máu từ động mạch tới khối u, đồng thời đưa hóa chất diệt ung thư vào khối u, với mục đích làm cho khối u bị hoại tử. Dành cho những người bệnh có khối u gan không còn cắt được, u đã xuất hiện ở hai thùy, nhưng chưa đi vào máu và lan ra ngoài cơ quan khác. Đánh giá hiệu quả của TACE cần dựa vào hình ảnh, sự thay đổi các dấu ấn sinh học và chức năng gan sau TACE. Nếu u còn tiến triển hoặc xuất hiện u mới và tình trạng chức năng gan và tình trạng người bệnh cho phép thì bác sĩ có thể TACE nhiều lần.
b. Xạ trị trong chọn lọc (Selective Internal Radiation Therapy-SIRT):
Các hạt vi cầu phóng xạ Ytrium-90 được bơm vào động mạch nuôi khối u gan, các hạt vi cầu của chất này sẽ đi vào các nhanh động mạch nhỏ khắp trong khối u gây tắc mạch máu nuôi u và tiêu diệt các tế bào ung thư. Bác sĩ sẽ cần nhắc lựa chọn xạ trị trong chọn lọc với những người bệnh không còn khả năng phẫu thuật, chống chỉ định phẫu thuật, tổng trạng người bệnh tốt, chức năng gan còn bù và chưa từng xạ trị vào gan trước đó
c. Truyền hóa chất qua động mạch gan (Hepatic Arterial Infusion Chemotherapy-HAIC)
Đây là phương pháp sử dụng buồng truyền và dây dẫn đặt chọn lọc vào động mạch gan sau khi đã nút tắc các nhánh mạch của động mạch gan cấp máu cho các tạng khác. Phương pháp này hóa chất khu trú tại gan nên giảm các tác dụng phụ hơn so với hóa trị toàn thân. Bác sĩ chỉ định HAIC cho người bệnh UTBMTBG giai đoạn tiến xa cỏ xâm lấn tĩnh mạch của.
3.Điều trị toàn thân
Tại Việt Nam, phần lớn các bệnh nhân UTBMTBG đến điều trị thường quá chỉ định phẫu thuật, khi đó có những phương pháp điều trị mới giúp kéo dài sự sống, giảm nhẹ triệu chứng, cải thiện chất lượng cuộc sống cho người bệnh. Những phương pháp điều trị toàn thân này dành cho những người bệnh giai đoạn tiến xa hoặc giai đoạn muộn tức là ung thư đã xâm lấn mạch máu đại thể hoặc di căn xa. Hoặc bệnh nhân ở giai đoạn trung gian nhưng thất bại hoặc không phù hợp với phương pháp can thiệp tại chỗ như ung thư gan đa ổ. Các phương pháp toàn thân bao gồm:
- Liệu pháp nhắm trùng đích được sử dụng cho UTBMTBG tiến triển, không còn chỉ định phẫu thuật như Sorafenib, Lenvatinib, Regorafenib...đây là các thuốc đích đường uống có cơ chế ngăn chặn các đường dẫn tín hiệu gây phát triển khối u trong các tế bào ung thư. Do đó ngăn chặn tế bào ung thư phát triển, phân chia và di căn. Sorafenib là thuốc ra đời sớm nhất và được coi là điều trị bước một chuẩn cho các trường hợp UTBMTBG tiến triển. Ngoài ra lenvatinib cũng được khuyến cáo là điều trị bước 1 cho các bệnh nhân UTBMTBG tiến triển. Regorafenib được chấp thuận là thuốc điều trị bước hai cho UTBMTBG khi đã thất bại với sorafenib dựa trên nghiên cứu đánh giả hiệu quả chuỗi điều trị sorafenib-regorafenib cho thấy thời gian sống còn là 26 tháng tính từ thời điểm bắt đầu bước 1.
- Miễn dịch: phương pháp điều trị giúp kích hoạt hệ thống miễn dịch của cơ thể nhận biết tế bào ung thư và tiêu diệt. Pembrolizumab là các thuốc ức chế chốt kiểm soát miễn dịch cho thấy có thể cải thiện thời gian sống còn ở các người bệnh UTBMTBG sau khi thất bại điều trị với các thuốc nhắm trúng đích như sorafenib, lenvatinib... Một số nghiên cứu cho thấy việc kết hợp bevacizumab và atezolizumab cho hiệu quả trong việc cải thiện thời gian sống thêm không bệnh của người bệnh UTBMTBG giai đoạn muộn hoặc tái phát.
- Kháng sinh mạch máu: dùng thuốc giúp thoái triển mạch máu hiện hữu của khối u. Ức chế sự phát triển mạch máu mới, chống thấm các mạch máu còn sống sót.
- Ngoài ra phải điều trị hỗ trợ như điều trị bệnh lý gan nền, nâng đỡ chức năng gan, hỗ trợ dinh dưỡng để nâng tổng trạng, hay điều trị những bệnh lý đi kèm.
Điều trị UTBMTBG là sự phối hợp nhiều phương pháp điều trị, nhiều chuyên khoa tùy thuộc giai đoạn bệnh, chức năng gan, tình trạng sức khỏe của người bệnh để đạt hiệu quả điều trị tối ưu nhất.
Sau khi điều trị tùy thuộc vào phương pháp điều trị, hiệu quả điều trị, thời gian bệnh ổn định hay tiến triển mà được bác sĩ hẹn lịch tái khám mỗi tháng, mỗi hai tháng hau mỗi ba tháng. Mỗi lần tái khám, người bệnh sẽ được đánh giá về lâm sàng, các xét nghiệm cận lâm sàng và hình ảnh học để đánh giá kết quả điều trị, theo dõi diễn tiến bệnh và phát hiện tái phát hay không. Do đó người bệnh cần đến theo dõi định kỳ theo lịch của bác sĩ.
Phòng ngừa UTBMTBG: Sử dụng vaccin chủng ngừa viêm gan B cho người chưa nhiễm, để phòng ngừa viêm gan B đặc biệt trẻ sơ sinh từ đó giúp giảm nguy cơ UTBMTBG. Chủ động tầm soát định kỳ UTBMTBG trên các nhóm đối tượng nguy cơ cao có nhiễm viêm gan B, C và xơ gan. Hạn chế sử dụng những đồ uống có cồn, tránh lây nhiễm viêm gan B, C qua đường tình dục và mẹ sang con.
Tóm lại, UTBMTBG là bệnh thường gặp và gây tử vong phổ biến nhất tại nước ta, các biện pháp phòng ngừa bệnh cần được người bệnh quan tâm chú ý để bảo vệ bản thân và gia đình. Tầm quan trọng của việc tầm soát và phát hiện sớm UTBMTBG cũng rất quan trọng để từ đó bệnh nhân có cơ hội được tiếp cận với các phương pháp điều trị sớm giúp tối ưu thời gian sống còn của bệnh nhân. Hiện nay với sự phát triển của các kĩ thuật hiện đại trong điều trị đã mang lại nhiều hi vọng hơn cho bệnh nhân UTBMTBG.
(Bài trả lời do ThS.BS.Nguyễn Thị Thanh Mai – BV Chợ Rẫy biên soạn và được Ban Biên tập Trang TTĐT Hội Gan mật VN hoàn chỉnh. Nội dung này của Chuyên mục Giải đáp Gan mật tụy do Công ty Bayer đồng hành và tài trợ).
Tài liệu tham khảo
1. National Comprehensive Cancer Network (2022). Hepatobiliary Cancers, version 1.2022. NCCN Clinical Practice Guideline in Oncology.
2. Bộ Y tế (2020). Quyết định số 3129 QĐ-BYT.”Hướng dẫn chẩn đoán và điều trị ung thư biểu mô tế bào gan”

- 6 điều cần biết về bệnh viêm gan
- mắc bệnh gan nhiễm mỡ có được uống cafe không
- Chăm sóc dinh dưỡng bệnh nhân ung thư gan
- Điều trị ung thư gan giai đoạn trung gian kháng trị với biện pháp nút hóa chất động mạch
- điều trị ung thư gan giai đoạn tiến triển và những điều cần lưu ý
- Phòng tránh bệnh ung thư gan
- Bệnh nhân cần lưu ý gì khi sử dụng thuốc điều trị đích để chữa bệnh ung thư gan giai đoạn tiến triển
- Bác sỹ cho biết với ung thư gan giai đoạn sớm thì có các biện pháp điều trị như thế nào?
- Bệnh ung thư Gan và những điều bạn nên biết
- Câu hỏi: Ung thư gan giai đoạn sớm có chữa được không? Các phương pháp nào hiện nay được dùng điều trị cho ung thư gan giai đoạn sớm ?
- Câu hỏi: Tôi đi kiểm tra sức khoẻ định kỳ, siêu âm phát hiện có 1 khối giảm âm ở gan. Vậy tôi phải làm gì tiếp theo để chẩn đoán?
- HÚT THUỐC LÁ VÀ BỆNH LÝ GAN
- THẢO DƯỢC VỚI PHÒNG TRỊ UNG THƯ (CANCER)
- Thông điệp của WHO về Viêm gan năm 2020 là gì?
- Vì sao phải tăng cường đầu tư để loại trừ viêm gan?
- Tỷ lệ sống của người hiến gan và tuổi thọ sau khi hiến ?
- Xét nghiệm sinh hóa gan
- Giải đáp về AFP
- Rượu bia hủy hoại gan như thế nào?
- Viêm xơ chít đường mật nguyên phát
- Viêm tụy cấp
- Lưu ý khi dùng thuốc để bảo vệ gan
- Điều trị viêm gan C
- Viêm gan do rượu
- Lây nhiễm HBV từ mẹ sang con và cách phòng ngừa?
Tin cùng loại

 VN
VN
 EN
EN