TIẾP CẬN ĐIỀU TRỊ NHIỀU BƯỚC VỚI LIỆU PHÁP TOÀN THÂN NHẰM KÉO DÀI SỐNG CÒN TRONG UNG THƯ BIỂU MÔ TẾ BÀO GAN: BÀN LUẬN CA LÂM SÀNG
TIẾP CẬN ĐIỀU TRỊ NHIỀU BƯỚC VỚI LIỆU PHÁP TOÀN THÂN NHẰM KÉO DÀI SỐNG CÒN TRONG UNG THƯ BIỂU MÔ TẾ BÀO GAN:
BÀN LUẬN CA LÂM SÀNG
Ths. Trần Hoàng Hiệp
Trung tâm Ung bướu – Bệnh viện Chợ Rẫy
TÓM TẮT
Ung thư gan nguyên phát (HCC) vẫn là một vấn đề lớn đối với tất cả các hệ thống chăm sóc sức khỏe trên toàn thế giới và Việt Nam. Một tỷ lệ đáng kể bệnh nhân HCC thường biểu hiện bệnh ở giai bệnh tiến triển, di căn với vai trò của điều trị toàn thân, với mục tiêu là kéo dài thời gian sống còn với rất nhiều khó khăn. Tại Việt Nam, chúng ta cũng đã tiếp cận được với các liệu pháp điều trị tiên tiên của thế giới, trong điều trị toàn nổi bật vai trò của các thuốc TKI và miễn dịch.
Bệnh viên Chợ Rẫy là một trung tâm lớn điều trị ung thư gan với đầy đủ các phương tiện và mô thức điều trị. Chúng tôi xin được bàn luận 1 ca lâm sàng để minh họa cho việc tiếp cận điều trị nhiều bước với liệu pháp toàn thân nhằm kéo dài sống còn trong ung thư biểu mô tế bào gan giai đoạn tiến xa, di căn.
ABSTRACT
Hepatocellular carcinoma (HCC) remains a major problem for all healthcare systems worldwide and in Vietnam. A significant proportion of HCC patients often present with advanced, metastatic disease with the role of systemic therapies, in an attempt to prolong survival despite several challenges. In Vietnam, we also have access to the world's advanced treatment therapies, with the prominent role of TKI and immunotherapy drugs in treatment.
Cho Ray Hospital offers a wide range of services, large and equipped with all the tools needed to treat liver cancer. We would like to discuss a clinical case to illustrate the multi-step treatment approach with systemic therapy to prolong survival in advanced and metastatic hepatocellular carcinoma.
Keywords: regorafenib, sorafenib, hepatocellular carcinoma
Chữ viết tắt: DoR (Duration of response), ORR (Objective response rate), OS (overall survival), PFS (Progression-free survival), TKI (Tyrosine Kinase Inhibitor), TTP (Time-to-progression),
1. Giới thiệu
Ung thư gan nguyên phát (HCC) vẫn là một vấn đề lớn đối với tất cả các hệ thống chăm sóc sức khỏe trên toàn thế giới và Việt Nam. Theo Globocan, tại Việt Nam, ung thư gan đứng hàng đầu trong các ung thư phổ biến về tỉ lệ mới mắc và tử vong, số ca mắc mới ước tính trong năm 2020 là 26.418, số ca tử vong ước tính trong năm 2020 là 25.272. Trong những thập kỷ qua, các nghiên cứu đã làm sáng tỏ dịch tễ học, các yếu tố nguy cơ và cấu hình phân tử, di truyền của HCC‚ góp phần vào sự phát triển chiến lược phòng ngừa, giám sát, chẩn đoán sớm và điều trị.
Phẫu thuật cắt gan, ghép gan có khả năng chữa khỏi bệnh nhưng cần chẩn đoán ở giai đoạn đủ sớm, còn giai đoạn trung gian với vai trò của các phương pháp điều trị tại chỗ nhưng thật không may, một tỷ lệ đáng kể bệnh nhân HCC thường biểu hiện bệnh ở giai bệnh tiến triển, di căn với vai trò của điều trị toàn thân, mục tiêu là kéo dài thời gian sống còn với rất nhiều khó khăn do chức năng gan suy giảm, thể trạng người bệnh yếu hơn, đồng thời gia tăng gánh nặng khối bướu.
Bệnh viện Chợ Rẫy trong nhiều năm qua cũng đã phối hợp điều trị đa mô thức cho bệnh nhân ung thư gan, đặc biệt đối với giai đoạn bệnh tiến xa, di căn không thể can thiệp tại chỗ được, chúng tôi đã phối hợp nhiều phương pháp khác nhau nhằm mang lại lợi ích sống còn tốt nhất cho bệnh nhân, phù hợp với từng cá thể bệnh nhân. Chúng tôi xin minh họa 1 ca lâm sàng bằng việc phối hợp nhiều liệu pháp điều trị và nhiều bước điều trị toàn thân đã mang lại kết quả khả quan.
2. Ca lâm sàng
Bệnh nhân nam H.Đ, sinh năm 1961.
Tiền căn: viêm gan B nhiều chục năm trước và đã được phẫu thuật cắt gan do HCC năm 2009 tại BV Ung bướu TPHCM.
Thời điểm tháng 09/2021, bệnh nhân có triệu chứng khó thở nên đến khám tại Bệnh viện Chợ Rẫy. Bệnh nhân được thực hiện các xét nghiệm và hình ảnh học, phát hiện u phổi phải
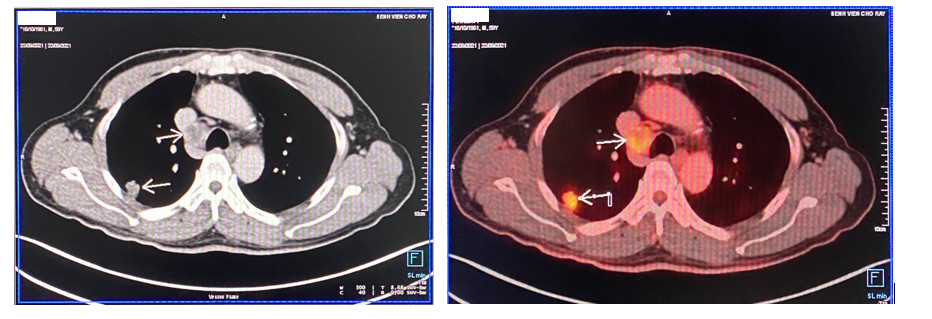
Hình ảnh PET-CT (ngày 22/09/2021): tổn thương ở phân thùy S2 thùy trên phổi phải 1,8cm (FDG maxSUV = 7,43) kèm hạch cạnh phải khí quản 2cm (FDG maxSUV = 5,5) tăng hoạt động chuyển hóa. Chưa phân biệt giữa K phổi nguyên phát di căn hạch hay các tổn thương di căn từ gan. Đề nghị kết hợp sinh thiết.
AFP=1,5,%AFP-L3=0,5, PIVKA-II=33 (giới hạn bình thường), Child-Pugh A
Đánh giá tổn thương phổi chưa loại trừ u phổi nguyên phát, không thể thực hiện nội soi phế quản và sinh thiết xuyên thành để có giải phẫu bệnh nên bệnh nhân đã được phẫu thuật nội soi cắt u phổi phải.
Giải phẫu bệnh u phổi: carcinoma biệt hóa kém. Hóa mô miễn dịch: CK7(+), CK20(-), TTF1(-), GLYPICAN(-), AFP(+) → Carcinoma biệt hóa kém ở phổi phù hợp di căn từ gan.
Như vậy, đây là một trường hợp HCC sau điều trị phẫu thuật 12 năm, bệnh tiến triển di căn phổi phải, hạch trung thất đã phẫu thuật cắt u phổi. Bệnh nhân có chỉ định điều trị toàn thân, chúng tôi tiến hành điều trị với Sorafenib 400mg/lần, 2 lần/ngày.
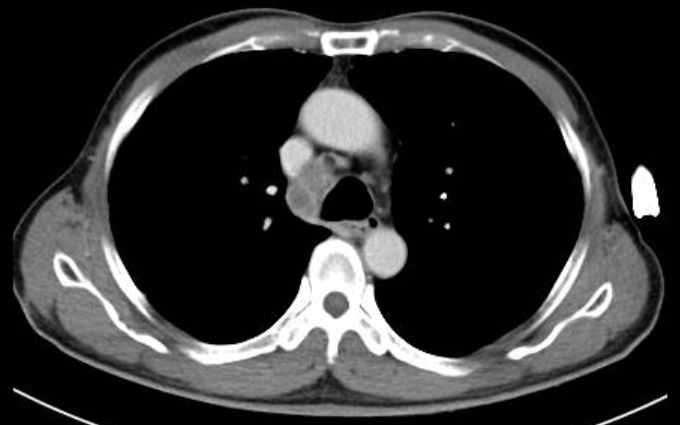
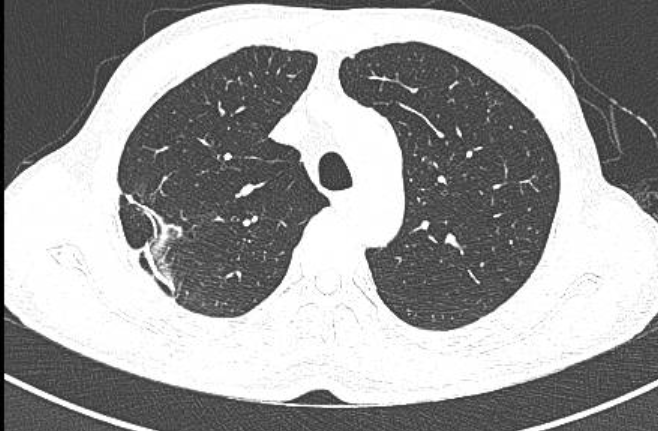
Hình ảnh CT (tháng 10/2021 - trước điều trị Sorafenib, sau phẫu thuật u phổi): vài hạch trung thất nghĩ di căn, mảng xẹp phổi kèm đóng vôi phân thùy phải, xơ đáy phổi trái. Dãn khu trú đường mật trong gan trái, sỏi túi mật.
Bảng theo dõi đánh giá đáp ứng điều trị với Sorafenib bằng CT scan và marker ung thư gan (AFP, %AFP-L3, PIVKA-II)
|
Thời điểm |
CT scan |
AFP |
%AFP-L3 |
PIVKA-II |
|
Trước điều trị (10/2021) |
Vài hạch trung thất nghĩ di căn, mảng xẹp phổi kèm đóng vôi phân thùy phải, xơ đáy phổi trái |
1,5 |
0,5 |
33 |
|
Sorafenib 3 chu kỳ (01/2022) |
Tổn thương không đổi |
1,5 |
0,5 |
30 |
|
Sorafenib 7 chu kỳ (05/2022) |
Tổn thương không đổi |
1,4 |
0,5 |
46,1 |
|
Sorafenib 10 chu kỳ (08/2022) |
Tổn thương không đổi |
1,4 |
0,5 |
58,3 |
|
Sorafenib 13 chu kỳ (11/2022) |
Tổn thương không đổi |
1,1 |
0,5 |
70,5 |
|
Sorafenib 18 chu kỳ (04/2023) |
Xuất hiện nốt thận, hạch ổ bụng. Hạch trung thất tăng kích thước
|
1,4 |
0,5 |
80,5 |
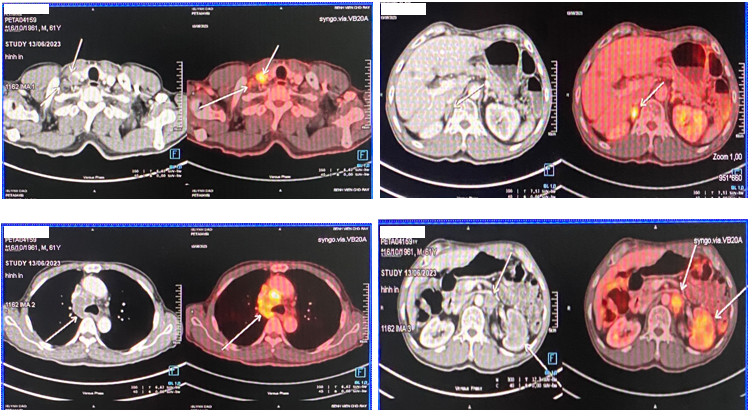
Hình ảnh PET-CT (ngày 13/06/2023) bệnh tiến triển trên sau điều trị Sorafenib 18 chu kỳ. Các hạch cạnh phải khí quản đoạn cao và thấp, dưới carina và trước tĩnh mạch chủ trên 1-4,3cm, FDG maxSUV= 8,47 (nhiều hạch hơn so với 22/9/21). Xuất hiện mới các tổn thương tăng hoạt động chuyển hóa khả năng di căn: các hạch cạnh trái động mạch chủ bụng, thượng đòn phải và trung thất, các nốt rải rác hai phổi, tuyến thượng thận phải 1,9cm, thận trái 4,8x4,3cm.
Sau khi bệnh tiến triển với Sorafenib, bệnh nhân đã được điều trị bước 2 với Regorafenib 120mg/ngày, sau 3 chu kỳ bệnh nhân có triệu chứng đau đầu, MRI não phát hiện di căn não, đã được xạ trị toàn não 30Gy/10Fx. Tuy nhiên, đánh giá các tổn thương khác như hạch trung thất, thận trái ổn định, mất tổn thương tuyến thượng thận phải nên tiếp tục Regorafenib.
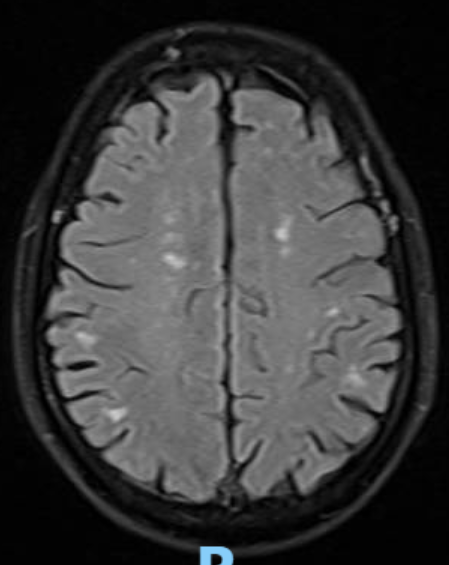
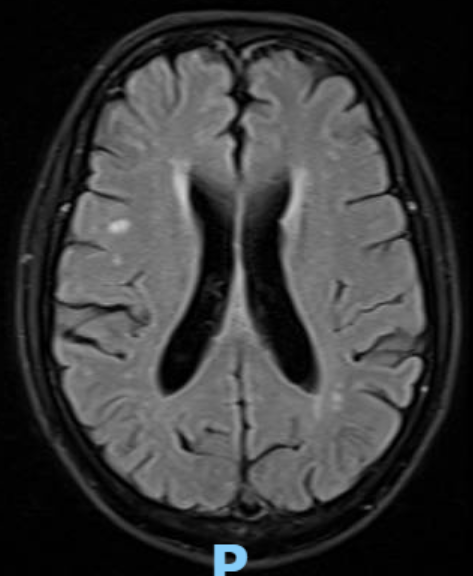
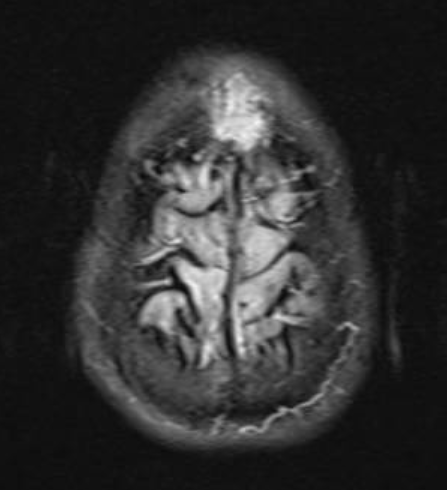
Hình ảnh MRI (ngày 05/09/2023): vài ổ tổn thương nhu mô não trán phải khả năng di căn. Tổn thương choán chỗ xương trán xâm lấn xoang tĩnh mạch dọc trên khả năng di căn. Các ổ tổn thương chất trắng dưới vỏ thùy trán – đính và cạnh não thất hai bên.
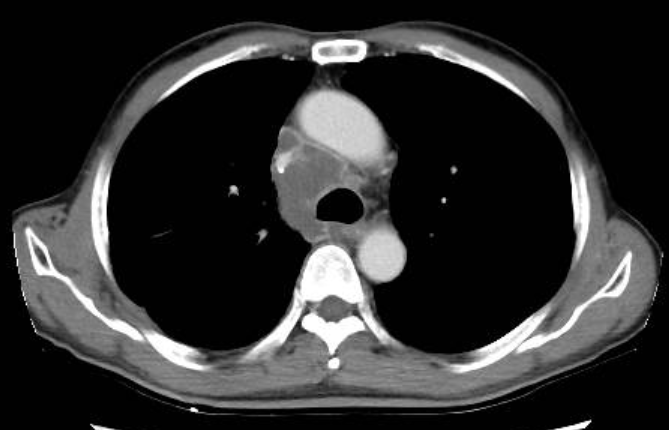
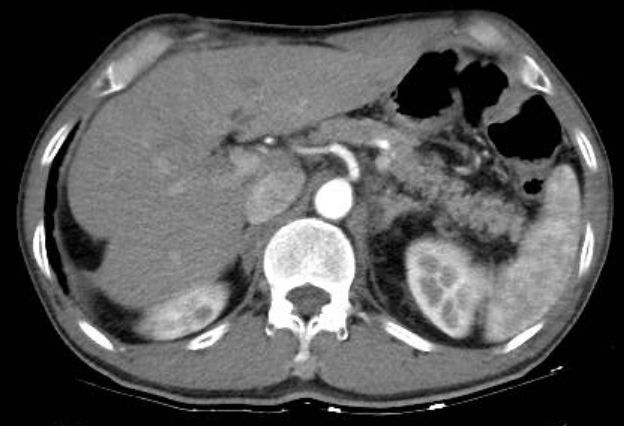
Hình ảnh CT (ngày 29/08/2023) với nhiều nốt đặc rải rác 2 phổi di căn, di căn hạch trung thất 25mm. Khối choán chỗ thận trái 4.3x6cm
Tuy nhiên, sau tiếp tục Regorafenib 1 chu kỳ, bệnh nhân xuất hiện các triệu chứng khó chịu ở vùng bụng nên đã được chụp CT đánh giá lại, ghi nhận xuất hiện tổn thương mới ở thận phải, đánh giá bệnh tiến triển, chúng tôi quyết định đổi phác đồ sang điều trị bước 3 với Pembrolizumab 200mg/ngày truyền tĩnh mạch.
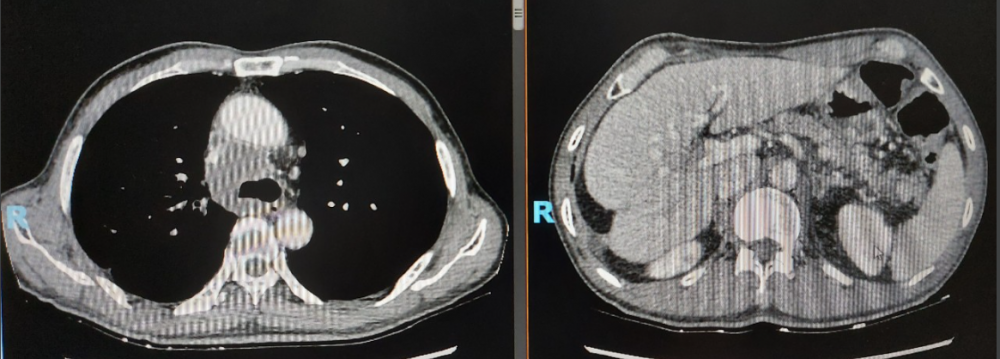
Hình ảnh CT (ngày 16/10/23): Nhiều nốt đặc rải rác 2 phổi 1cm. Nhiều hạch phì đại, hoại tử các tầng trung thất. Khối choán chỗ thận T 53mm, tổn thương thâm nhiễm cực trên thận P 1cm, u tuyến thượng thận P 4cm (tổn thượng thận P mới xuất hiện).
Hiện tại bệnh nhân đã điều trị với Pembrolizumab được 2 chu kỳ, lâm sàng ổn định.
3. Bàn luận
Lựa chọn bước 1 chúng tôi quyết định dựa trên nhiều yếu tố bao gồm: hiệu quả, an toàn, kế hoạch điều trị sau thất bại bước 1, chi phí và kinh nghiệm. Tổng quan qua các thuốc điều trị bước 1 được chấp thuận và hiện đang được áp dụng trong thực hành lâm sàng tại Việt Nam hiện nay.
Các lựa chọn điều trị bước 1
Sorafenib
Sự thành công của thử nghiệm SHARP và AP đã dẫn đến sự chấp thuận cho Sorafenib điều trị bước 1 ở những bệnh nhân HCC tiến triển, từ đó mở ra kỷ nguyên cho điều trị toàn thân [1]. Sorafenib là một chất ức chế multikinase có tác dụng ức chế hoạt động của kinase và các con đường liên quan đến sự hình thành mạch và tăng sinh tế bào. Nó ức chế PDGFR, c-KIT, VEGFR 2/3, RET, RAS/RAF/MAPK, FLT-3 và JAK/STAT [2]
Sorafenib kéo dài thời gian trung vị sống còn (OS) 7,9 tháng so với giả dược 4,2 tháng, giảm 31% nguy cơ tử vong trong nghiên cứu SHARP, kéo dài 10,7 tháng so với giả dược 6,5 tháng, giảm 32% nguy cơ tử vong trong nghiên cứu AP. Sau đó, hầu như tất cả các thử nghiệm đều tập trung vào Sorafenib với các thử nghiệm phối hợp với các nhóm thuốc khác, cũng như khi một thuốc mới ra đời sẽ so sánh với Sorafenib để xem thuốc mới có tốt hơn không, nhưng thật không may, các thuốc mới này bao gồm sunitinib, brivanib, cediranib, linifanib, dovotinib không có thử nghiệm nào thành công nên Sorafenib là thuốc điều trị duy nhất cho đến năm 2017 với sự bùng nổ của các liệu pháp toàn thân mới [1].
Trong các nỗ lực thực hiện các nghiên cứu so sánh, OS của Sorafenib khi điều trị bước 1 đã tăng từ 10,7 tháng (nghiên cứu SHARP) lên 14,7 tháng (nghiên cứu CheckMate-459) càng củng cố thêm vị thế của nó. Các phân tích phụ của các thử nghiệm SHARP và AP cho thấy Sorafenib có hiệu quả và an toàn bất kể nguyên nhân gây bệnh, gánh nặng bệnh tật, tình trạng ECOG. Độ an toàn của Sorafenib nhất quán ở Child-Pugh A và B (7 điểm) trong thực hành lâm sàng và sự xuất hiện của các tác dụng phụ như hội chứng bàn tay bàn chân và tiêu chảy có liên quan đến cải thiện OS. Ngoài ra, Sorafenib còn có tác dụng chống khối u với các khối u tái phát sau ghép gan, mang lại lợi ích sống còn tốt hơn so với chỉ chăm sóc giảm nhẹ [1]. Mặc dù Sorafenib làm tăng khả năng sống sót ở bệnh nhân HCC tiến triển nhưng tình trạng kháng thuốc vẫn xảy ra. Bằng chứng lâm sàng ủng hộ sự hiện diện của tình trạng thiếu oxy là cần thiết trong sự phát triển HCC. Tác dụng chống tạo mạch kéo dài do sử dụng Sorafenib trong thời gian dài có thể dẫn đến các yếu tố gây thiếu oxy (HIF) qua trung gian phản ứng tế bào nhằm thúc đẩy và chọn lọc các tế bào kháng thuốc thích nghi với môi trường vi mô thiếu oxy. Do đó, biểu hiện quá mức HIF-1α và HIF-2α được coi là dấu hiệu tiên lượng kém ở bệnh nhân HCC [2]
Lenvatinib
Sau khi Sorafenib được phê duyệt để sử dụng trong điều trị HCC, phải mất hơn một thập kỷ trước khi thuốc nhắm đích cho điều trị bước 1 thứ hai xuất hiện [1]. Lenvatinib là một chất ức chế multikinase có tác dụng ức chế các hoạt động của VEGFR, PDGFR, KIT, RET và FGFR. Lenvatinib đã được phê duyệt sau kết quả của thử nghiệm REFLECT, thử nghiệm ngẫu nhiên không thua kém pha III được thực hiện bởi tác giả Kudo, cho thấy OS trung bình không thua kém của Lenvatinib là 13,6 tháng so với 12,3 tháng ở nhóm Sorafenib. Về các tiêu chí phụ, Lenvatinib có ORR cao hơn (24,1% so với 9,2%) ,PFS tốt hơn (7,4 tháng so với 3,7 tháng) và TTP trung bình dài hơn (8,9 tháng so với 3,7 tháng). Về độc tính liên quan đến điều trị, Lenvatinib có liên quan đến tăng huyết áp độ 3/4 phổ biến hơn (23% so với 14%) và rụng tóc nhiều hơn (25% so với 3%). Ngoài ra, Lenvatinib còn có vấn đề về độc tính tuyến giáp là tác dụng phụ không gặp trong Sorafenib [2].
Dựa trên nghiên cứu này, Lenvatinib đã được chấp thuận cho sử dụng điều trị ở bước 1, tuy nhiên chỉ giới hạn ở những bệnh nhân Child-Pugh A vì dược động học của Lenvatinib trong HCC bị ảnh hưởng bởi trọng lượng cơ thể và cần phải có đủ liều (cường độ liều tương đối, RDI) để đạt được hiệu quả điều trị tốt, do đó để đạt được kết quả tốt cần chú ý đến việc bảo tồn chức năng gan để tránh bệnh nhân phải ngưng điều trị [1].
Atezolizumab và Bevacizumab
Atezolizumab là thuốc chẹn PD-L1 và Bevacizumab là chất ức chế VEGF, cả hai đều là kháng thể đơn dòng. Sự chấp thuận cho bộ đôi phối hợp này dựa trên thử nghiệm IMBrave-150 so sánh với Sorafenib ở điều trị bước 1. Liệu pháp kết hợp đã chứng minh PFS trung bình tốt hơn đáng kể là 6,8 tháng so với 4,3 tháng. OS trung bình cũng được cải thiện lên 19,2 tháng so với 13,4 tháng, ORR tốt hơn 30% so với 11%. Trong nhóm Atezolizumab và Bevacizumab, 5,5% đạt được đáp ứng toàn bộ và 21,8% đạt được đáp ứng một phần, không có đáp ứng toàn bộ trong nhóm Sorafenib. Các tác dụng phụ độ 3,4 như tăng huyết áp, protein niệu, tăng AST, ALT thì cao hơn ở nhánh điều trị bộ đôi vì vậy bộ đôi kháng thể đơn dòng chỉ phù hợp trong điều trị bước 1 ở bệnh nhân Child-Pugh A và có tình trạng hoạt động cơn thể tốt [2].
Tổng kết các lựa chọn bước 1
Ngoài các lựa chọn trên, còn có những phối hợp thuốc khác không có sẵn tại Việt Nam như kết hợp Atezolizumab-Cabozantinib qua nghiên cứu COSMIC-312, Durvalumab- Tremelimumab qua nghiên cứu HIMALAYA. Các hướng dẫn hiện tại của ASCO và ESMO đồng thuận khuyến khích cho việc sử dụng liệu pháp phối hợp đầu tay với Atezolizumab–Bevacizumab thay vì đơn trị liệu bằng Lenvatinib hoặc Sorafenib nhưng với bệnh nhân có ECOG 0-1, Child-Pugh A, không dùng thuốc kháng đông và không đang điều trị giãn tĩnh mạch thực quản. Đối với những người chống chỉ định dùng Bevacizumab, Tremelimumab–Durvalumab là một lựa chọn thay thế. Đối với những bệnh nhân bị xơ gan Child-Pugh B nhưng không thấp hơn điểm 7, hoặc khi liệu pháp miễn dịch kép bị chống chỉ định, hoặc nếu về mặt lâm sàng bệnh nhân có ECOG xấu hoặc có nhiều bệnh nội khoa đi kèm với khả năng dung nạp kém với liệu pháp miễn dịch kép thì đơn trị liệu với Sorafenib hoặc Lenvatinib là những lựa chọn thay thế, tuy nhiên Lenvatinib chỉ được khuyến cáo ở những bệnh có tình trạng xơ gan Child-Pugh A còn Sorafenib thì có thể cho bệnh nhân cả Child-Pugh B.
Các lựa chọn điều trị bước 2
Mặc dù có nhiều tiến bộ với sự kết hợp bộ đôi miễn dịch, bộ đôi kháng thể đơn dòng nhưng HCC vẫn tiến triển sau một thời gian đáp ứng với điều trị. Nên hầu hết các trường hợp điều trị sẽ cần điều trị bước 2, bước 3, chúng tôi xin tổng quan các lựa chọn bước 2 có mặt tại Việt Nam.
Regorafenib
Regorafenib là một chất ức chế multikinase đường uống có cấu trúc tương tự Sorafenib nhưng cho thấy tác dụng chống tạo mạch sâu sắc hơn và ức chế tăng trưởng khối u trong các mô hình tiền lâm sàng. Tương tự như Sorafenib, nó cũng nhắm vào các kinase và con đường tế bào liên quan đến sự hình thành mạch và phát triển khối u, chẳng hạn như VEGFR, FGFR1, KIT, PDGFR, RET và BRAF [2].
Thử nghiệm RESORCE là một thử nghiệm ngẫu nhiên, mù đôi, đối chứng giả dược pha III chứng minh hiệu quả của Regorafenib ở những bệnh nhân đã tiến triển sau điều trị bằng Sorafenib. Nghiên cứu này giúp xác nhận tiềm năng của các thuốc điều trị bước hai và mở ra kỷ nguyên của liệu pháp điều trị bước hai và điều trị chuỗi tuần tự. Hiệu quả của Regorafenib còn được xác nhận bởi tác giả Yoo nghiên cứu hồi cứu về độ an toàn và hiệu quả ở bệnh nhân Hàn Quốc, nơi dữ liệu nhất quán với dữ liệu từ thử nghiệm RESORCE. Regorafenib thậm chí còn được chứng minh là có hiệu quả ở những bệnh nhân tái phát HCC sau ghép gan với thời gian sống sót trung bình là 12,9 tháng sau khi bắt đầu dùng Regorafenib và 38,4 tháng sau khi bắt đầu dùng Sorafenib. Tuy nhiên, không phải tất cả bệnh nhân tiến triển sau bước 1 đều là ứng cử viên cho điều trị bước 2 với Regorafenib. Trong thực hành lâm sàng, chỉ có khoảng 30% bệnh nhân đủ điều kiện điều trị bằng Regorafenib bước 2 vì chức năng gan và tình trạng hoạt động cơ thể của bệnh nhân bị suy giảm đáng kể sau điều trị bước 1 vì vậy các lựa chọn bước 1 có khả năng bảo tồn chức năng gan tốt là điều kiện quan trọng để dự kiến điều trị bằng regofenib ở bước 2 [1].
Regorafenib cho thấy PFS trung bình tốt hơn đáng kể là 3,1 tháng, OS trung bình dài hơn là 10,6 tháng, ORR tốt hơn là 11% và tỷ lệ kiểm soát bệnh là 65%, so với 1,5 tháng, 7,8 tháng, 4% và 36% tương ứng ở nhóm giả dược [2]. Điều trị lâu dài bằng Regorafenib cũng đã được chứng minh là làm giảm sự hình thành mạch và cải thiện tăng áp tĩnh mạch cửa và cải thiện huyết động tĩnh mạch cửa, cho thấy nó có thể đặc biệt phù hợp với bệnh nhân có hội chứng tăng áp tĩnh mạch cửa [1]. So với Sorafenib, Regorafenib có nhiều độc tính độ 3/4 hơn trong tăng huyết áp, hội chứng bàn tay bàn chân, mệt mỏi và tiêu chảy. 68% bệnh nhân trong nghiên cứu cần phải giảm liều [2] và điều này đã được chứng minh trong nghiên cứu ReDOS khởi trị với liều thấp Regorafenib trong ung thư đại trực tràng vẫn cho thấy hiệu quả như điều trị với liều khuyến cáo ban đầu [3].
Pembrolizumab
Trong pha II KEYNOTE-224, pembrolizumab cho thấy có lợi ích về OS và ORR lần lượt là 12,9 tháng và 17%. Tuy nhiên, thử nghiệm pha III KEYNOTE-240 so sánh pembrolizumab điều trị bước 2 với chăm sóc nâng đỡ ở những bệnh nhân HCC đã thất bại với Sorafenib bước 1 là một thử nghiệm âm tính dù pembrolizumab cho thấy có cải thiện về OS, PFS, ORR tốt hơn nhưng không có sự khác biệt có ý nghĩa thống kê. Tuy nhiên, những dữ liệu từ nghiên cứu pha 3 KEYNOTE-394 lần đầu tiên được trình bày tại ASCO GI 2022 củng cố hiệu quả ở dân số châu Á với OS là 14,6 tháng và PFS 2,6 tháng, ORR 13,7% và DoR trung bình là 23,9 tháng [2].
Tổng kết các lựa chọn bước 2
Phác đồ tốt nhất và trình tự điều trị tối ưu cho bước 2 vẫn chưa được thiết lập rõ ràng và nó phụ thuộc vào nhiều yếu tố như ECOG, chức năng gan và liệu pháp đã điều trị ở bước 1. Hướng dẫn của ASCO khuyến nghị cho những bệnh nhân được điều trị bước 1 bằng Atezolizumab-Bevacizumab hoặc Durvalumab-Tremelimumab là các TKI như Sorafenib, Lenvatinib, Regorafenib hoặc Cabozantinib. Đối với những bệnh nhân tiến triển khi sử dụng TKI như Sorafenib hoặc Lenvatinib, liệu pháp miễn dịch kép nivolumab-ipilimumab được ưu tiên hơn do có khả năng có ORR cao hơn Regorafenib qua nghiên cứu điều trị chuỗi RESORCE hoặc đơn trị Pembrolizumab, hoặc Cabozantinib hoặc Ramucirumab (mức AFP trên 400 ng/mL) [2]. Tuy nhiên, nhiều lựa chọn không có thuốc ở Việt Nam.
Điều trị thực tế
Trở lại ca lâm sàng của chúng tôi là bệnh nhân nam di căn xa sau hơn 10 năm đã phẫu thuật HCC giai đoạn sớm, hiện di căn phổi, hạch trung thất đã được phẫu thuật cắt u phổi để có giải phẫu bệnh và xác nhận không phải là ung thư phổi nguyên phát mà là tổn thương phổi di căn từ gan. Chúng tôi đã cân nhắc vào 5 yếu tố bao gồm: hiệu quả, an toàn, kế hoạch điều trị sau thất bại bước 1, chi phí và kinh nghiệm để lựa chọn điều trị bước 1.
- Hiệu quả: lựa chọn tốt nhất nên là bộ đôi Atezolizumab-Bevacizumab nhưng Sorafenib hay Lenvatinib cũng là lựa chọn phù hợp (2 TKI này có hiệu quả tương tự nhau).
- An toàn: bệnh nhân có chức năng gan còn tốt Child-Pugh A, phù hợp với điều trị với các lựa chọn bước 1, tuy nhiên chúng tôi rất cân nhắc sử dụng bộ đôi và Lenvatinib trên bệnh nhân đã phẫu thuật cắt gan vì lo ngại tình trạng suy gan trong tương lai có thể cao hơn so với điều trị bằng Sorafenib.
- Kế hoạch điều trị bước 2: hiện chỉ có dữ liệu điều trị chuỗi từ nghiên cứu RESORCE là đã được chứng minh.
- Chi phí: bộ đôi có chi phí quá cao vượt ngoài sự chi trả của bệnh nhân, Lenvatinib cũng có chi phí cao hơn nhiều so với Sorafenib.
- Kinh nghiệm: chúng tôi có kinh nghiệm hơn 10 năm điều trị với Sorafenib.
Như vậy, sau khi cân nhắc nhiều yếu tố, chúng tôi đã quyết định khởi trị với Sorafenib liều 400mg/lần, 2 lần/ngày bắt đầu từ thời điểm 10/2021. Từ chu kỳ thứ 7, chúng tôi thấy PIVKA-II của bệnh nhân ngày càng tăng nhưng do bệnh nhân vẫn đạt được lợi ích lâm sàng nên chúng tôi đã duy trì Sorafenib thêm 11 chu kỳ (tổng 18 chu kỳ), giữa các lần đánh giá chúng tôi thấy bệnh nhân ổn định về mặt lâm sàng và hình ảnh học, cho thấy Sorafenib có tỷ lệ ORR không cao nhưng vẫn mang lại hiệu quả về PFS và OS.
Đến chu kỳ 18, bệnh nhân bắt đầu xuất hiện các triệu chứng khó chịu ở vùng bụng, chúng tôi đã thực hiện đánh giá bằng PET-CT ghi nhận bệnh tiến triển (xuất hiện các tổn thương mới ở ổ bụng), chúng tôi quyết định ngưng Sorafenib để điều trị bước 2. Và lựa chọn bước 2 chúng tôi cũng cân nhắc vào 5 yếu tố như trong bước 1, chúng tôi cân nhắc giữa 2 lựa chọn là Regorafenib và Pembrolizumab.
- Hiệu quả: PFS, OS, ORR của 2 thuốc là khá tương tự nhau, không có nghiên cứu đối đầu.
- An toàn: phổ tác dụng phụ của 2 thuốc là khác nhau.
- Kế hoạch điều trị bước 3: cả 2 thuốc đều không có dữ liệu cho bước điều trị bước 3 nhưng chỉ Regorafenib là có dữ liệu trong điều trị chuỗi với Sorafenib ở bước 2.
- Chi phí: Pembrolizumab có chi phí điều trị cao hơn nhiều so với Regorafenib khởi trị liều 3 viên.
- Kinh nghiệm: tác dụng phụ của Regorafenib tương đồng với Sorafenib nên kinh nghiệm xử trí tốt hơn so với xử trí biến cố do thuốc miễn dịch Pembrolizumab.
Như vậy, sau khi cân nhắc các yếu tố trên chúng tôi quyết định khởi trị bước 2 với Regorafenib.
Tuy nhiên, sau điều trị với Regorafenib được 3 chu kỳ, bệnh nhân bắt đầu xuất hiện các triệu chứng thần kinh bao gồm đau đầu, buồn nôn, chóng mặt. Chúng tôi đã thực hiện MRI xác nhận tình trạng di căn não và đã thực hiện xạ trị toàn não, các tổn thương khác như ở trung thất, thận trái ổn định, đáp ứng một phần ở thận phải nên chúng tôi tiếp tục điều trị với Regorafenib.
Nhưng chỉ sau khi thêm 1 chu kỳ Regorafenib, bệnh nhân lại tăng các triệu chứng khó chịu ở vùng bụng, chúng tôi thực hiện CT đánh giá ghi nhận tiến triển ở bụng nên đã quyết định ngưng Regorafenib để điều trị sang bước 3 với Pembrolizumab. Hiện bệnh nhân đã điều trị được 2 chu kỳ, chúng tôi vẫn tiếp tục theo dõi và đánh giá đáp ứng điều trị.
Như vậy với việc kết hợp rất nhiều phương tiện trong chẩn đoán bao gồm CT, MRI, PET-CT, phẫu thuật nội soi sinh thiết và các phương pháp điều trị phẫu thuật cắt gan, xạ trị não, điều trị toàn thân với Sorafenib, Regorafenib, Pembrolizumab bệnh nhân đã có thời gian sống còn rất dài, lên tới 14 năm. Đặc biệt, kể cả khi bệnh tiến triển, di căn xa nhiều cơ quan thì vận dụng dữ liệu từ các cập nhật nghiên cứu như ứng dụng kết quả từ nghiên cứu điều trị chuỗi Sorafenib-Regorafenib bệnh nhân cũng đã đạt được thời gian sống còn đáng kể (gần 3 năm).
Kết luận
Ung thư gan là bệnh lý rất phổ biến ở Việt Nam, là vùng dịch tễ của viêm gan siêu vi B, tiên lượng điều trị rất kém vì hầu hết phát hiện ở giai đoạn muộn. Phát hiện và chẩn đoán sớm với vai trò của phẫu thuật có thể chữa khỏi bệnh và có kết cục sống còn rất tốt đặc ra vấn đề chúng ta cần có kế hoạch để tầm soát, phát hiện, chẩn đoán sớm bệnh lý này.
Ung thư gan giai đoạn tiến xa, di căn điều trị rất khó khăn, tiên lượng rất xấu. Gần đây với sự tiến bộ của khoa học, chúng ta cũng đã tiếp cận được với các phương pháp điều trị mới, trong đó nổi bật vài trò của các thuốc TKI và miễn dịch. Nhiều phương pháp, nhiều lựa chọn nhưng điều trị thế nào là phù hợp thì cần cá thể từng bệnh nhân cụ thể, với mục tiêu cuối cùng là mang lại thời gian sống còn và chất lượng sống tốt nhất cho bệnh nhân.
Tài liệu tham khảo
- Huang, Ao, et al. "Targeted therapy for hepatocellular carcinoma." Signal transduction and targeted therapy 5.1 (2020): 146.
- Feng, Maple Ye, Landon L. Chan, and Stephen Lam Chan. "Drug treatment for advanced hepatocellular carcinoma: First-line and beyond." Current Oncology 29.8 (2022): 5489-5507.
- Bekaii-Saab, Tanios S., et al. "Regorafenib dose-optimisation in patients with refractory metastatic colorectal cancer (ReDOS): a randomised, multicentre, open-label, phase 2 study." The lancet oncology 20.8 (2019): 1070-1082.
Bài viết thể hiện quan điểm cá nhân của chuyên gia với sự đồng hành của Hội Gan Mật Việt Nam và tài trợ bởi công ty TNHH Bayer Việt Nam.

- Kỷ yếu hội thảo thường niên kỷ niệm ngày viêm gan thế giới với chủ đề Chung tay đánh gục Virut Viêm gan, cùng đẩy lùi Xơ gan và Ung thư gan
- Ứng dụng kỹ thuật MRI xung mDIXON quant kết hợp AI trên phần mềm Liver Health để định lượng gan nhiễm mỡ và quá tải sắt 3D tự động theo từng phân thuỳ và toàn bộ gan
- CÁC YẾU TỐ CÂN NHẮC LỰA CHỌN ĐIỀU TRỊ TOÀN THÂN BƯỚC 2 UNG THƯ BIỂU MÔ TẾ BÀO GAN KHÔNG THỂ PHẪU THUẬT ĐƯỢC: CA LÂM SÀNG TẠI BỆNH VIỆN K
- Chiến lược điều trị chuỗi trong Ung thư biểu mô tế bào Gan: Dữ liệu đời thực và ca lâm sàng tại Bệnh viện Ung bướu Hà Nội.
- Kỷ nguyên mới trong điều trị ung thư biểu mô tế báo gan tiến triển: Lựa chọn điều trị bước 2 và thời điểm thích hợp để chuyển bước điều trị
- ĐIỀU TRỊ ĐA MÔ THỨC CHO UNG THƯ BIỂU MÔ TẾ BÀO GAN QUÁ CHỈ ĐỊNH PHẪU THUẬT: ĐÁNH GIÁ QUA CA LÂM SÀNG TACE PHỐI HỢP ĐIỀU TRỊ TOÀN THÂN
- HIỆU QUẢ CỦA ĐIỀU TRỊ ĐA MÔ THỨC CHO UNG THƯ BIỂU MÔ TẾ BÀO GAN QUÁ CHỈ ĐỊNH PHẪU THUẬT: ĐÁNH GIÁ QUA CA LÂM SÀNG ĐƠN LẺ
- HIỆU QUẢ ĐIỀU TRỊ XƠ GAN DO HBV BẰNG CÁC THUỐC NAs
- TỐI ƯU HÓA ĐIỀU TRỊ VIÊM GAN VI RÚT C MẠN TÍNH
- CẬP NHẬT TIẾN BỘ MỚI TRONG CHẨN ĐOÁN & ĐIỀU TRỊ BỆNH GAN NHIỄM MỠ KHÔNG DO RƯỢU
- Vietnam Association of the Study of Liver Disease Hanoi City, Vietnam
- HBV cccDNA: CON ĐƯỜNG HÌNH THÀNH, VAI TRÒ VÀ NGUYÊN LÝ ĐỊNH LƯỢNG
- Virus viêm gan Delta: Nguy cơ gây bệnh gan tiến triển nhưng chưa được quan tâm
- HBV cccDNA: sự dai dẳng của nó trong nhân tế bào gan bị nhiễm là thách thức chủ yếu đối với sự điều trị khỏi chức năng nhiễm HBV mạn
- GIÁ TRỊ CỦA CÁC XÉT NGHIỆM TRONG QUẢN LÝ BỆNH VIÊM GAN VI RÚT B MẠN
- Cập nhật các dấu ấn sinh học phân tử trong tầm soát phát hiện sớm ung thư gan ở bệnh nhân nhiễm HBV mạn tính
- CHIẾN LƯỢC TIẾP CẬN MỚI TRONG ĐIỀU TRỊ BỆNH NHÂN VIÊM GAN B
- Điều trị toàn thân cho bệnh nhân UTBMTBG quá chỉ định phẫu thuật giai đoạn trung gian
- CẬP NHẬT VỀ CÁC KỸ THUẬT ĐO ĐÀN HỒI GAN
- Tình hình bệnh Viêm gan vi rút và Đáp ứng ở Việt Nam
- Implementing living donors pediatric liver transplantation program: children hospital 2 experience
- viêm tụy mạn sỏi tụy trên bệnh nhân không uống rượu
- KẾT QUẢ SỐNG THÊM LÂU DÀI SAU TẮC MẠCH XẠ TRỊ Ở BỆNH NHÂN UNG THƯ BIỂU MÔ TẾ BÀO GAN KHÔNG CÒN CHỈ ĐỊNH PHẪU THUẬT
- Viêm gan chưa rõ nguyên nhân ở trẻ em
- Nhiễm Viêm gan B: Các tiến bộ và quần thể bệnh nhân đặc biệt
Tin cùng loại

 VN
VN
 EN
EN