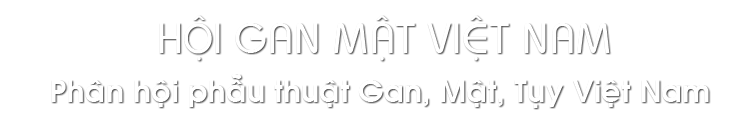ĐIỀU TRỊ ĐA MÔ THỨC CHO UNG THƯ BIỂU MÔ TẾ BÀO GAN QUÁ CHỈ ĐỊNH PHẪU THUẬT: ĐÁNH GIÁ QUA CA LÂM SÀNG TACE PHỐI HỢP ĐIỀU TRỊ TOÀN THÂN
ĐIỀU TRỊ ĐA MÔ THỨC CHO UNG THƯ BIỂU MÔ TẾ BÀO GAN QUÁ CHỈ ĐỊNH PHẪU THUẬT: ĐÁNH GIÁ QUA CA LÂM SÀNG TACE PHỐI HỢP ĐIỀU TRỊ TOÀN THÂN
(phần 2: Điều trị TACE + điều trị toàn thân để hạ giai đoạn bệnh)
TB.BS. Mai Thanh Bình
Phó chủ nhiệm khoa Gan mật tụy
Bệnh viện Trung ương Quân đội 108
- Tổng quan
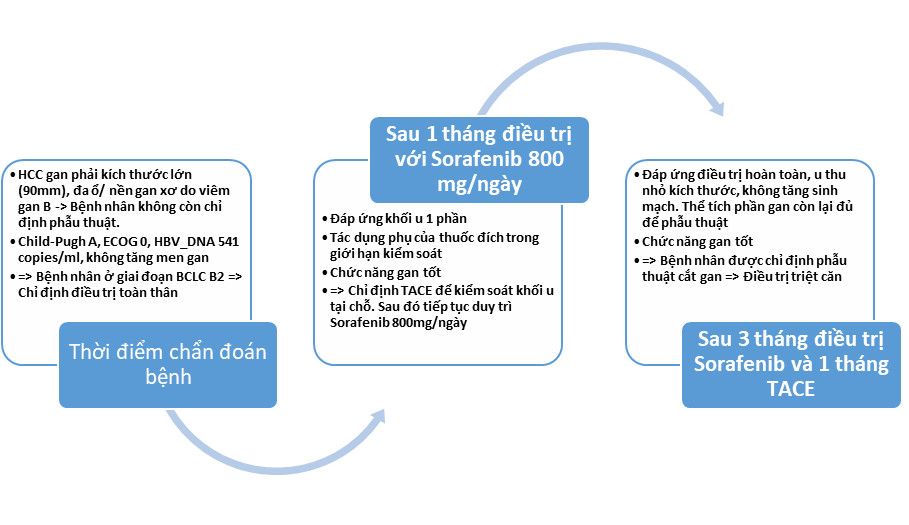
Theo GLOBOCAN 2020, Ung thư gan là ung thư đứng hàng đầu tại Việt Nam về tỷ lệ mắc mới và tỷ lệ tử vong hiện nay, chiếm khoảng 1/5 số bệnh nhân ung thư hàng năm. Tại thời điểm chẩn đoán, trên 80% số bệnh nhân đã quá chỉ định phẫu thuật. Những bệnh nhân này, tỷ lệ sống còn sau 5 năm chỉ đạt <30%. Đồng thời, những khối u thường xuất hiện trên nền bệnh lý gan mạn tính, gây nên chức năng gan suy giảm. Do đó, việc lựa chọn phương pháp điều trị cần phải cá thể hóa cho từng bệnh nhân.
Tiến bộ trong điều trị uHCC: Hóa tắc mạch hiện nay vẫn là phương pháp điều trị cơ bản, đầu tay bởi những hiệu quả điều trị của phương pháp này mang lại. Bên cạnh đó, đã có rất nhiều tiến bộ về sự kết hợp TACE với i) các phương pháp điều trị tại chỗ mới như đốt nhiệt sóng cao tần (RFA), đốt nhiệt vi sóng (MWA)…; ii) các phương pháp điều trị vùng như tắc mạch xạ trị chiếu trong (SIRT), xạ trị định vị thân (SBRT)…; iii) và sự phát triển như vũ bão của hệ thống điều trị toàn thân: Các thuốc TKI (Sorafenib, Lenvatinib); và các thuốc miễn dịch ung thư (Atezolizumab, Pembrolizumab…) đã nâng cao hiệu quả điều trị cho những bệnh nhân uHCC, hướng tới hạ giai đoạn điều trị. Khi đó, bệnh nhân có cơ hội tiếp cận phẫu thuật triệt căn.
- Báo cáo ca lâm sàng
- Bệnh nhân nam 59 tuổi,
Nhập viện ngày26/6/2023. Lý do vào viện vì đau tức bụng hạ sườn phải.
- Tiền sử:
- Tăng huyết áp điều trị thường xuyên.
- Viêm gan B nhiều năm, điều trị không thường xuyên. Trước khi vào viện, thấy đau tức HSP, ăn uống kém, gầy sút cân (3kg/tháng), tiểu vàng. Đi khám sk phát hiện u gan
- Triệu chứng lâm sàng lúc vào viện:
- ECOG: =0
- Đau bụng hạ sườn phải âm ỉ thành cơn. Không có điểm đau khu trú.
- Hội chứng suy chức năng gan: (-) Bilirubin tp/ ttốt: 29.1/10.8. PT 75 %
- Hội chứng hủy hoại tế bào gan: AST/ ALT: 82.4/112.4
- Hội chứng tăng áp lực tĩnh mạch cửa (-): không tuần hoàn bàng hệ, không cổ trướng
- Xét nghiệm cận lâm sàng:
|
Xét nghiệm |
KQ |
Xno |
KQ |
Xno |
KQ |
|
WBC (G/L) |
6.9 |
GOT (U/L) |
56 |
Protein (g/l) |
75 |
|
RBC (T/L) |
4.1 |
GPT (U/L) |
54 |
Albumin (g/l) |
45 |
|
PLT (G/L) |
432 |
GGT (U/L) |
171 |
Na+ (mmol/l) |
136 |
|
PT (%) |
75% |
Bil_total (µmol/l) |
8.4 |
K+ (mmol/l) |
3.8 |
|
INR (RP) |
1.06 |
Bil_direct (µmol/l) |
3.1 |
Ca++ (mmol/l) |
2.3 |
|
AFP (IU/ml) |
2 |
PIVKA II (mAU/ml) |
531 |
HBV_DNA (copies/ml) |
531 |
- Chẩn đoán hình ảnh:
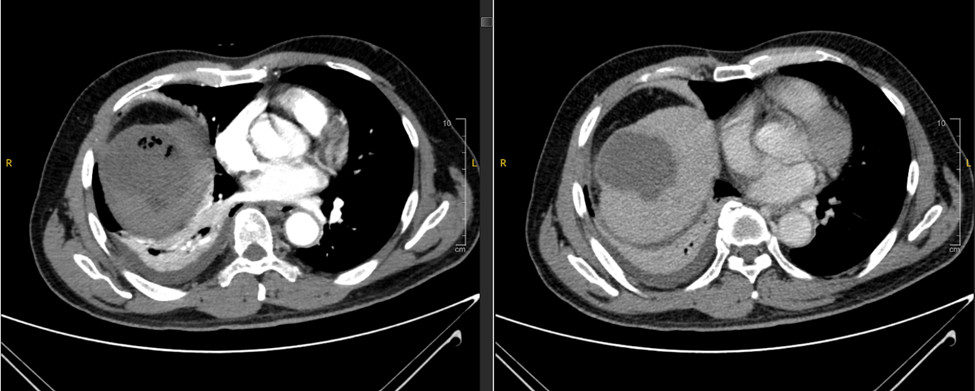
CT scanner: Hình ảnh HCC gan phải đa ổ, kích thước 90x90mm và 44x41mm, lồi lên bề mặt gan/ nên gan xơ. Tĩnh mạch cửa không có huyêt khối.
Hình 1: Chẩn đoán hình ảnh khi nhập viện
- Chẩn đoán xác định: UTBMTBG giai đoạn trung gian/ BCLC B2/ xơ gan, HBV (+)
- Phương pháp điều trị:
- Tenofovir 300mg x 1 viên/ngày, liên tục
- Sorafenib (nexava) 800 mg/ ngày x 30 ngày
- TACE lần thứ nhất (TACE_1) sau Sorafenib 1 tháng
|
Xno |
KQ |
Xno |
KQ |
Xno |
KQ |
|
WBC (G/L) |
8.2 |
GOT (U/L) |
162 |
Protein (g/l) |
70 |
|
RBC (T/L) |
5.5 |
GPT (U/L) |
198 |
Albumin (g/l) |
40 |
|
PLT (G/L) |
283 |
GGT (U/L) |
NA |
Na+ (mmol/l) |
136 |
|
PT (%) |
100% |
Bil_total (µmol/l) |
21 |
K+ (mmol/l) |
3.8 |
|
INR (RP) |
1.0 |
Bil_direct (µmol/l) |
6.1 |
Ca++ (mmol/l) |
2.3 |
|
AFP (IU/ml) |
2 |
PIVKA II (mAU/ml) |
350 |
HBV_DNA (copies/ml) |
NA |
- Tác dụng phụ: Hội chứng bàn tay bàn chân độ 1
- Đánh giá đáp ứng:
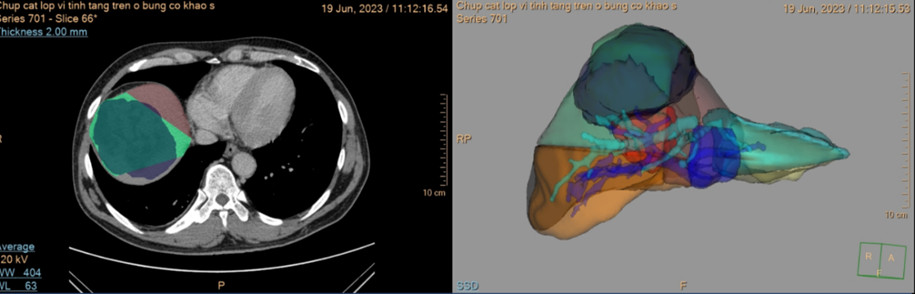
- CT scanner: Hình ảnh u gan phải đã điều trị, hiện tại hoại tử chưa hoàn toàn và ít tăng sinh mạch trong khối/ gan xơ
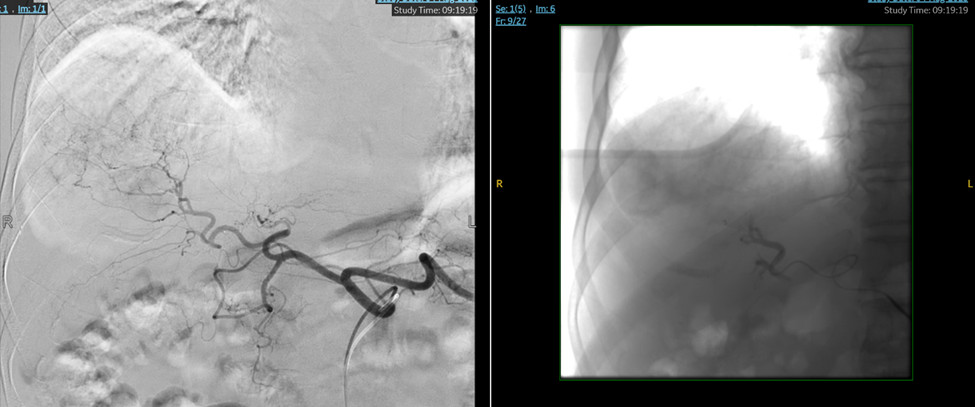
Hình 2: Hình ảnh chụp mạch, xác định nguồn mạch nuôi u, và nút mạch u gan bằng hạt DC Bead gắn Doxorubixin.
- Điều trị tiếp theo:
- Sau TACE_1, bệnh nhân tiếp tục sử dụng Sorafenib 800 mg/ngày
- TACE_2 sau khi sử dụng Sorafenib 3 tháng:
|
Xno |
KQ |
Xno |
KQ |
Xno |
KQ |
|
WBC (G/L) |
6.3 |
GOT (U/L) |
55 |
Protein (g/l) |
70 |
|
RBC (T/L) |
5.21 |
GPT (U/L) |
35 |
Albumin (g/l) |
39.4 |
|
PLT (G/L) |
321 |
GGT (U/L) |
86 |
Na+ (mmol/l) |
135 |
|
PT (%) |
77% |
Bil_total (µmol/l) |
16 |
K+ (mmol/l) |
3.4 |
|
INR (RP) |
1.18 |
Bil_direct (µmol/l) |
4.7 |
Ca++ (mmol/l) |
2.2 |
|
AFP (IU/ml) |
3.13 |
PIVKA II (mAU/ml) |
382 |
HBV_DNA (copies/ml) |
NA |
Tác dụng phụ: Hội chứng bàn tay bàn chân độ I-II
- Đánh giá đáp ứng:
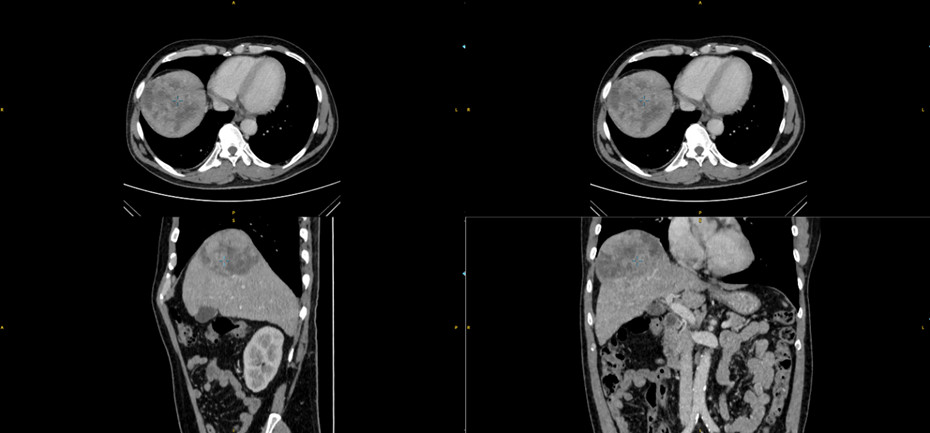
- CT scanner: Hình ảnh u gan phải đã điều trị, hoại tử hoàn toàn trong u, kích thước 70mm. Không thấy tổ chức tăng sinh mạch (Đáp ứng hoàn toàn). Phần gan còn lại đủ thể tích để phẫu thuật
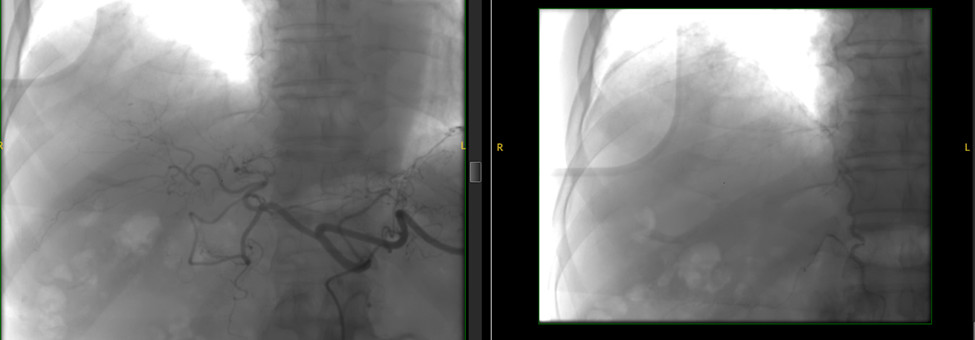
Hinh 3: Chụp mạch đánh giá sau TACE 1 tháng và 3 tháng điều trị Sorafenib: U gan không tăng sinh mạch, cả mạch trong gan và hệ thống mạch ngoài gan lân cận như mạch hoành, mạch liên sườn…
- Điều trị tiếp theo:
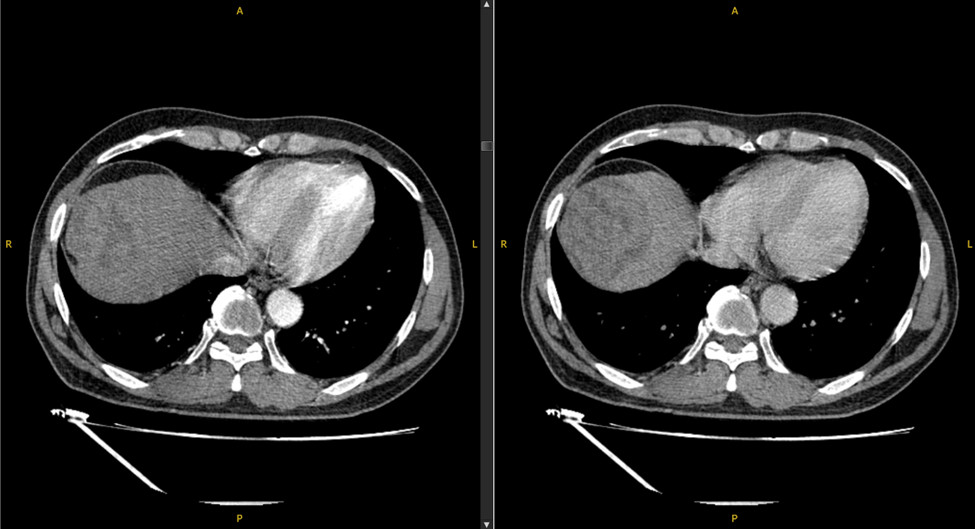
- Phẫu thuật sau 5 tháng: Bệnh nhân được phẫu thuật cắt gan HPT VIII
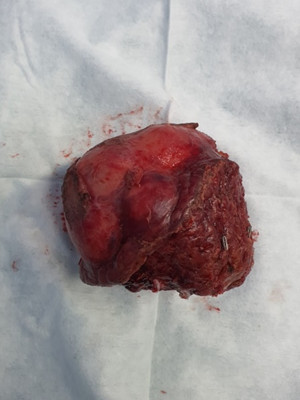
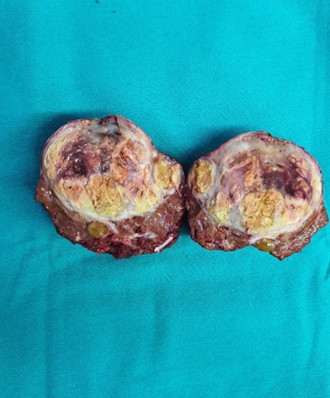
Hình 4: Hình ảnh phần gan chứa u gan được cắt ra sau phẫu thuật. U gan thể khối đa ổ.
- Đánh giá đáp ứng: Đáp ứng hoàn toàn sau sorafenib và TACE chuyển phẫu thuật triệt căn
- Tổng kết và Bàn luận
Tóm lại, việc sử dụng kết hợp TACE và Sorafenib giúp kiểm soát u tại chỗ, thu nhỏ kích thước u và có khả năng hạ giai đoạn bệnh của ung thư gan. Khi đó, bệnh nhân có cơ hội được phẫu thuật triệt căn. Chính vì vậy trong các khuyến cáo điều trị gần đây nội bật cân nhắc thời điểm điều trị toàn thân đối với gia đoạn trung gian để tối ưu lợi ích điều trị.

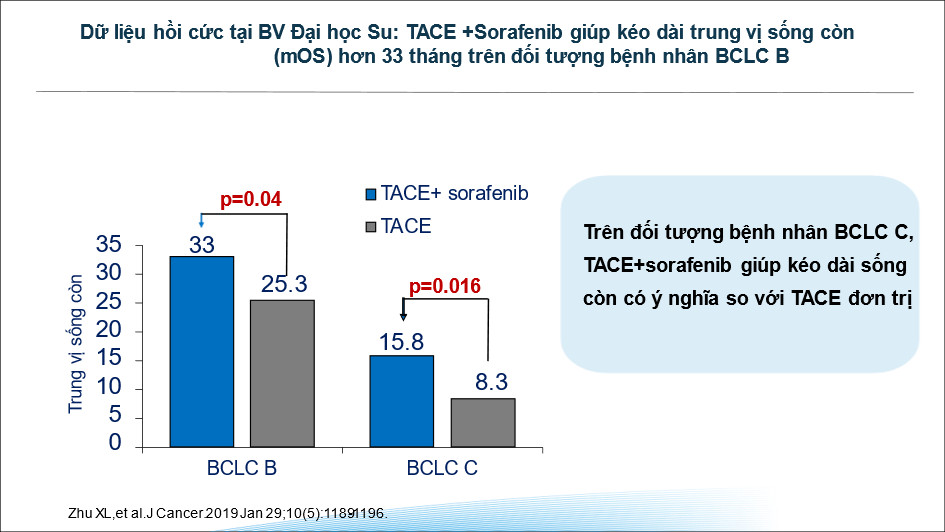
Dựa trên dữ liệu hồi cứu điều trị tại Trung Quốc, hiệu quả điều trị khi kết hợp TACE và Sorafenib cho thấy lợi ích kéo dài thời gian sống còn có ý nghĩa thống kê so với TACE đơn trị ở cả giai đoạn BCLC-B và BCLC – C; dung nạp tốt: Các tác dụng phụ thường gặp nhất là phản ứng da tay-chân (75,4%) và tiêu chảy (47,5%) trong nhóm kết hợp, và mệt mỏi (19,0%) và rối loạn chức năng gan (18,2%) trong nhóm đơn trị liệu.
- Kết luận
Điều trị UTBMTBG cho đến nay đã có nhiều thay đổi tích cực, nhiều phương pháp điều trị phối hợp giúp kéo dài thời gian sống cho người bệnh. Do đó, việc lựa chọn phương pháp điều trị cần phải cá thể hóa cho từng bệnh nhân. Theo các khuyến cáo điều trị gần đây và dữ liệu thử nghiệm lâm sàng, dữ liệu đời thực, TACE phối hợp với điều trị toàn thân là một chiến lược điều trị nên cân nhắc để mang lại hiệu quả điều trị tối ưu cho bệnh nhân ung thư gan quá chỉ định phẫu thuật.
Tài liệu tham khảo
- Hyuna Sung PhD, et al. Global Cancer Statistics 2020: GLOBOCAN Estimates of Incidence and Mortality Worldwide for 36 Cancers in 185 Countries. CA: A Cancer Journal for Clinicians. 2021; 71(3): 209-249. doi: 10.3322/caac.21660.
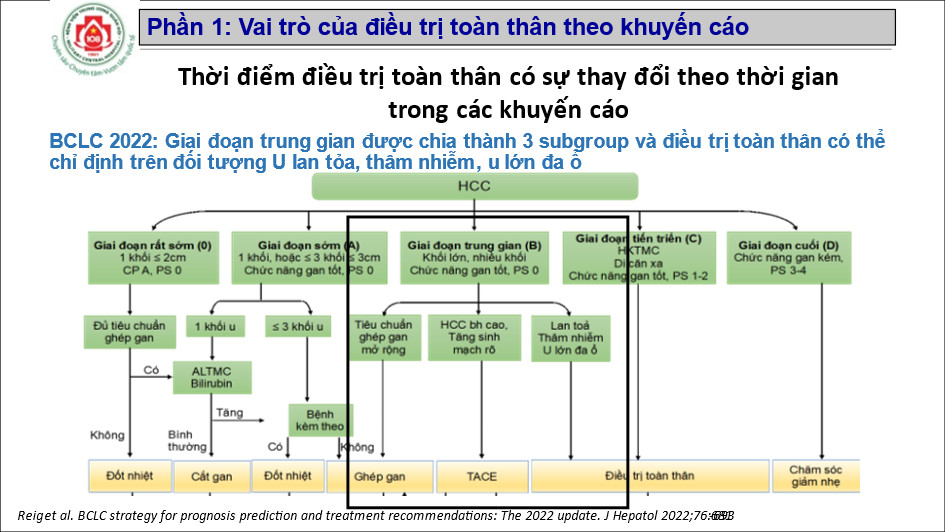
- Reig et al. BCLC strategy for prognosis prediction and treatment recommendations: The 2022 update. J Hepatol 2022;76:681-693
- Hyo – Cheol Kim. Seoul National University Hospital. Presented at APPLE 2023
- Zhu XL,et al.J Cancer. 2019 Jan 29;10(5):1189-1196
Bài viết thể hiện quan điểm cá nhân của chuyên gia với sự đồng hành của Hội Gan Mật Việt Nam và tài trợ bởi công ty TNHH Bayer Việt Nam.

- Kỷ yếu hội thảo thường niên kỷ niệm ngày viêm gan thế giới với chủ đề Chung tay đánh gục Virut Viêm gan, cùng đẩy lùi Xơ gan và Ung thư gan
- Ứng dụng kỹ thuật MRI xung mDIXON quant kết hợp AI trên phần mềm Liver Health để định lượng gan nhiễm mỡ và quá tải sắt 3D tự động theo từng phân thuỳ và toàn bộ gan
- CÁC YẾU TỐ CÂN NHẮC LỰA CHỌN ĐIỀU TRỊ TOÀN THÂN BƯỚC 2 UNG THƯ BIỂU MÔ TẾ BÀO GAN KHÔNG THỂ PHẪU THUẬT ĐƯỢC: CA LÂM SÀNG TẠI BỆNH VIỆN K
- Chiến lược điều trị chuỗi trong Ung thư biểu mô tế bào Gan: Dữ liệu đời thực và ca lâm sàng tại Bệnh viện Ung bướu Hà Nội.
- Kỷ nguyên mới trong điều trị ung thư biểu mô tế báo gan tiến triển: Lựa chọn điều trị bước 2 và thời điểm thích hợp để chuyển bước điều trị
- TIẾP CẬN ĐIỀU TRỊ NHIỀU BƯỚC VỚI LIỆU PHÁP TOÀN THÂN NHẰM KÉO DÀI SỐNG CÒN TRONG UNG THƯ BIỂU MÔ TẾ BÀO GAN: BÀN LUẬN CA LÂM SÀNG
- HIỆU QUẢ CỦA ĐIỀU TRỊ ĐA MÔ THỨC CHO UNG THƯ BIỂU MÔ TẾ BÀO GAN QUÁ CHỈ ĐỊNH PHẪU THUẬT: ĐÁNH GIÁ QUA CA LÂM SÀNG ĐƠN LẺ
- HIỆU QUẢ ĐIỀU TRỊ XƠ GAN DO HBV BẰNG CÁC THUỐC NAs
- TỐI ƯU HÓA ĐIỀU TRỊ VIÊM GAN VI RÚT C MẠN TÍNH
- CẬP NHẬT TIẾN BỘ MỚI TRONG CHẨN ĐOÁN & ĐIỀU TRỊ BỆNH GAN NHIỄM MỠ KHÔNG DO RƯỢU
- Vietnam Association of the Study of Liver Disease Hanoi City, Vietnam
- HBV cccDNA: CON ĐƯỜNG HÌNH THÀNH, VAI TRÒ VÀ NGUYÊN LÝ ĐỊNH LƯỢNG
- Virus viêm gan Delta: Nguy cơ gây bệnh gan tiến triển nhưng chưa được quan tâm
- HBV cccDNA: sự dai dẳng của nó trong nhân tế bào gan bị nhiễm là thách thức chủ yếu đối với sự điều trị khỏi chức năng nhiễm HBV mạn
- GIÁ TRỊ CỦA CÁC XÉT NGHIỆM TRONG QUẢN LÝ BỆNH VIÊM GAN VI RÚT B MẠN
- Cập nhật các dấu ấn sinh học phân tử trong tầm soát phát hiện sớm ung thư gan ở bệnh nhân nhiễm HBV mạn tính
- CHIẾN LƯỢC TIẾP CẬN MỚI TRONG ĐIỀU TRỊ BỆNH NHÂN VIÊM GAN B
- Điều trị toàn thân cho bệnh nhân UTBMTBG quá chỉ định phẫu thuật giai đoạn trung gian
- CẬP NHẬT VỀ CÁC KỸ THUẬT ĐO ĐÀN HỒI GAN
- Tình hình bệnh Viêm gan vi rút và Đáp ứng ở Việt Nam
- Implementing living donors pediatric liver transplantation program: children hospital 2 experience
- viêm tụy mạn sỏi tụy trên bệnh nhân không uống rượu
- KẾT QUẢ SỐNG THÊM LÂU DÀI SAU TẮC MẠCH XẠ TRỊ Ở BỆNH NHÂN UNG THƯ BIỂU MÔ TẾ BÀO GAN KHÔNG CÒN CHỈ ĐỊNH PHẪU THUẬT
- Viêm gan chưa rõ nguyên nhân ở trẻ em
- Nhiễm Viêm gan B: Các tiến bộ và quần thể bệnh nhân đặc biệt
Tin cùng loại

 VN
VN
 EN
EN